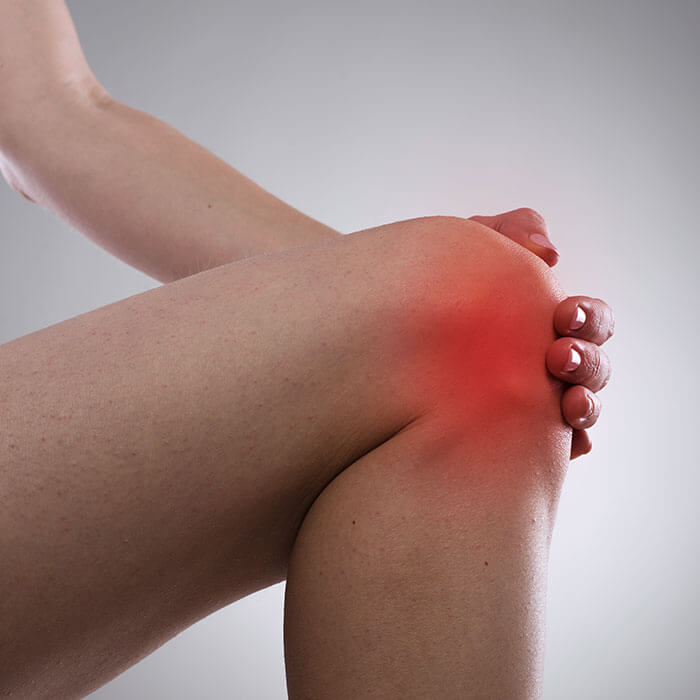
CRP – to białko C-reaktywne, inaczej nazywane białkiem ostrej fazy, co oznacza, że pojawia się we krwi, kiedy w organizmie dochodzi do stanu zapalnego. CRP są markerem zapaleń bezobjawowych – wytwarzają je tzw. cytokiny zapalne w wątrobie, komórkach tłuszczowych i ścianach naczyń tętniczych. Badanie na białka C-reaktywne wykonuje się, kiedy wzrasta ryzyko infekcji bakteryjnej, a także u noworodków z objawami infekcji i innych pacjentów z objawami posocznicy, zapalenia stawów czy tocznia. CRP jest badaniem z krwi, zazwyczaj pobieranej z żyły łokciowej.
Badanie CRP jest przeprowadzane poprzez pobranie krwi żylnej, zazwyczaj z żyły łokciowej.
ASO – ilościowo – pomiar antystreptolizyny O jest przydatny w ustaleniu, czy objawy chorobowe spowodowane są zakażeniem Streptococcus pyogenes. To jedna z najczęstszych przyczyn m.in. ostrego zapalenia gardła, zakażeń skóry, anginy, zapalenia płuc i szkarlatyny, ponadto 10 spośród 80 serotypów paciorkowca ma właściwości reumatogenne. Badanie polega na pomiarze stężenia przeciwciał antystreptolizyny O, swoistych dla egzotoksyny O wytwarzanej w dużej ilości przez paciorkowce beta-hemolizujące grupy A (w skrócie: PBHGA). ASO pojawiają się w surowicy już 1 do 3 tygodni po zakażeniu paciorkowcem, a najwyższe ich stężenie odnotowuje się w 3 do 6 tygodnia po zakażeniu. Test jest szczególnie przydatny w diagnostyce ostrego zapalenia wsierdzia, streptokokowego szoku toksycznego, ostrej gorączki reumatycznej i ostrego zapalenia kłębuszkowego nerek. Czułość kliniczna badania wynosi 50-80%. Podstawę do rozpoznania zakażenia S. pyogenes stanowi stwierdzenie wysokiego stężenia ASO lub jego znacznego wzrostu. W przypadku objawów klinicznych, którym towarzysz niewielki wzrost ASO, test należy powtórzyć po 2-3 tygodniach. Stężenie ASO do 200 IU/ml (jednostek międzynarodowych na mililitr) uważane jest za prawidłowe. Za podwyższone uważa się miano przekraczające 250 IU w przypadku dorosłych i 333 IU w przypadku dzieci.
Kwas moczowy – jego pomiar w w surowicy krwi przydaje się w badaniu diagnostyki dny moczanowej i monitorowaniu chorób rozrostowych. Nadmierny wzrost stężenia (hiperurykemia) może mieć charakter pierwotny lub wtórny. Pierwotna hiperurykemia rozwija się w wyniku wrodzonych defektów metabolizmu, np. zespół Lescha-Nyhana (ok. 1 proc. przypadków) lub zaburzeń sekrecji w kanalikach nerkowych (99 proc. przypadków). Wtórna hiperurykemia jest konsekwencją zwiększonej podaży niektórych związków w diecie, niedożywienia (wzrost syntezy kwasu moczowego w wyniku nasilonych procesów katabolicznych), zburzeń funkcji nerek, czy masywnego rozpadu komórek w wyniku chemioterapii nowotworów, szczególnie chłoniaków nieziarniczych, NHL (Hodgkin lymphoma) – tzw. ostry zespół rozpadu guza. Powikłaniami hiperurykemi może być dna moczanowa i uszkodzenie nerek. Patologicznie zmniejszone stężenie kwasu moczowego (hipourykemia) pojawia się w przebiegu zaburzeń metabolicznych np. w ksantynurii lub w wyniku zwiększenia wydzielania nerkowego, np. w zespole niewłaściwego uwalniania wazopresyny, SIADH (syndrome of inappropriate antidiuretic hormone hypersecretion). Może być także spowodowane kombinacją obydwu tych stanów. Wskazaniem do oznaczeń stężenia kwasu moczowego są: diagnostyka i kontrola terapii dny moczanowej, diagnostyka chorób nerek, kontrola przebiegu i leczenia chorób rozrostowych oraz leczenia cyklosporyną.
P/ciała anty-CCP – to badanie wykorzystywane w diagnostyce reumatoidalnego zapalenia stawów (RZS). Ma istotne znaczenie diagnostyczne we wczesnym i niezróżnicowanym zapaleniu stawów u chorych z niejednoznacznymi objawami. Umożliwia określenie postępującej formy choroby. Przeciwciała IgG przeciwko cyklicznemu peptydowi cytrulinowemu (anty-CCP) są specyficznym markerem RZS. Oznaczanie anty-CCP charakteryzuje się swoistością diagnostyczną dla RZS zdecydowanie wyższą niż czynnik reumatoidalny (RF), przy zachowaniu porównywalnej z RF czułości diagnostycznej. Pomiar anty-CCP, zwłaszcza z dodatnim RF, pozwala na różnicowanie RZS z innymi rodzajami zapalenia stawów, innymi chorobami tkanki łącznej i infekcjami.
ANA1 – są przeciwciałami przeciwjądrowymi. Białka te potrafią wiązać się z jądrem komórkowym, co prowadzi do autoagresji organizmu, który zaczyna niszczyć własne komórki i tkanki, powodując chorobę. Pobraną od pacjenta próbkę krwi poddaje się testom fluorescencyjnym, wykrywających przeciwciała w komórkach. Mierzy się ich poziom i oznacza miano negatywnego działania na organizm. Badania ANA wiąże się głównie z atakiem na układ immunologiczny i jego niszczeniem. Wyniki wykorzystuje się przy diagnozie zapalenia mięśni, stawów i m.in. zespole Sjögerna, upośledzającego gruczoły łzowe oraz ślinianki. Wykorzystuje się je również w wykrywaniu autoimmunizacyjnego zapalenia wątroby oraz objawów Raynauda: marznięcie uszu, nosa i drętwienie rąk i nóg.
RF – czynnik reumatoidalny. Jest on głównym serologicznym markerem w diagnostyce reumatoidalnego zapalenie stawów RZS (85%) i inne choroby tkanki łącznej, np. zespół Sjögrena, toczeń rumieniowaty, twardzina układowa itd. W niskich stężeniach występuje też u osób zdrowych po 60 roku życia. RF w połączeniu z kompleksami immunologicznymi nasila procesy zapalne, któe doprowadzają do destrukcji stawów, niszczenia chrząstki i rozwoju pozastawowej postaci RZS. Pozastawowa odmiana RZS objawia się m.in.: guzkami reumatoidalnymi, zmianami w układzie krążenia, układzie oddechowym, narządzie wzroku oraz w nerkach. Ostrzejszy przebieg choroby jest cechą seropozytywnej postać RZS. Obecność RF IgG może wiązać się z występowaniem w RZS zapalenia naczyń, a IgA oznacza postać nadżerkową i zmiany erozyjne kości.
Uwaga, zaleca się pobranie krwi rano, na czczo, po około 12-godzinnym nieprzyjmowaniu pokarmów. Przed badaniem powinno się wypić wypić niewielką ilość wody. Dzień przed nim nie należy pić alkoholu i podejmować nadmiernego wysiłku fizycznego. Przed samym pobraniem należy kwadrans odpocząć. Próbki najlepiej oddać w godz. 7-10.
W przypadku uzyskania ujemnych wyników badań z pakietu, przy występujących objawach klinicznych takich jak ból, obrzęk stawów, poranna sztywność itp., zaleca się wykonanie badań w kierunku boreliozy oraz proteinogramu.
Wyniki badań należy zawsze konsultować z lekarzem.